Op donderdag 5 juni 2014 ging ik naar congres- en vergadercentrum Domstad in Utrecht voor het GGZ+ symposium over High en Intensive Care in de psychiatrie (HIC). Zie voor het programma: http://www.ggzplussymposium.nl/index.php/hic-2014#Programma (daar zijn ook presentaties te bekijken)
Het congres was getiteld: Nooit meer eenzame opsluiting in de Psychiatrie? (het is jammer van dat vraagteken, dat zou natuurlijk een uitroepteken moeten zijn!)
Het was een lange, leerzame, en bijzondere dag.

Om 9.30 begon het programma met een kort filmpje van een dichte deur en allemaal pijnlijke kreten.
Daarna begon de dag, met als eerste een bijdrage vanuit familie-perspectief door Mieke Dorleijn (Ypsilon) en haar dochter Sophie. Zij vertelden over de positieve ervaringen die zij met HIC hadden opgedaan. Sophie had een lange pijnlijke separatie-periode meegemaakt, waarin ze het eigenlijk steeds moeilijker kreeg. Ze was volledig op zichzelf aangewezen, maar kon er in haar eentje niet uitkomen. De HIC maakte een verschil, omdat de verpleging schouder aan schouder werkt met de familie. Bij de HIC mocht de moeder in de separeer komen om haar dochter te verzorgen. (voorheen mocht dat niet). Het maakte een groot verschil voor Sophie dat haar ouders konden komen als zij daar behoefte aan had. Het gaat nu inmiddels stukken beter: ze woont nu al 8 maanden op zichzelf, ze kan genieten en is weer bezig met school. Haar herstel is enorm bevorderd door de mogelijkheid om familie te betrekken bij de behandeling. Het betrekken van familieleden is dus een echte aanrader!
Toen was het woord aan Tom van Mierlo, psychiater en directeur behandelingszaken GGZ Breburg en voorzitter Stichting HIC. Hij legde de basis uit van het HIC-model.
Ter introductie liet hij de uitzending van EenVandaag: Het einde van de isoleercel (29 mei 2014) zien aan de 450 aanwezigen. In de uitzending wordt gesproken over de Verenigde Naties die oproepen tot het afschaffen van dwang (met daarin ook mijn bijdrage) en er is ook een stukje over het HIC-model te zien, zie http://www.eenvandaag.nl/buitenland/51755/het_einde_van_de_isoleercel_
Tom van Mierlo legde uit dat men bij GGZ Breburg in 2011 de balans opmaakte, en vaststelde dat de projecten Dwang en Drang ongeveer 50% dwangreductie hadden gerealiseerd in zo’n 7-8 jaar tijd. Dat was echter eigenlijk niet goed genoeg, gezien de gestelde doelstellingen, en men wilde verder werken aan het terugdringen van dwang en drang. Toen werd het HIC-model bedacht, waarbij bestaande Best Practices werden samengebracht. Nu draait het HIC model al ongeveer 1,5 – 2 jaar, en het blijkt dat er nog eens 40% dwangreductie (vooral reductie van separatie) is gerealiseerd na het invoeren van de HIC. Dat is dus een totale reductie van ca. 90% vergeleken bij zo’n 10 jaar terug.
Wat is HIC?
Het HIC model is ontwikkeld met als doelen: het terugdringen van dwangtoepassing en het verbeteren van de kwaliteit van zorg. Hieronder staat een schematische afbeelding van het HIC model.
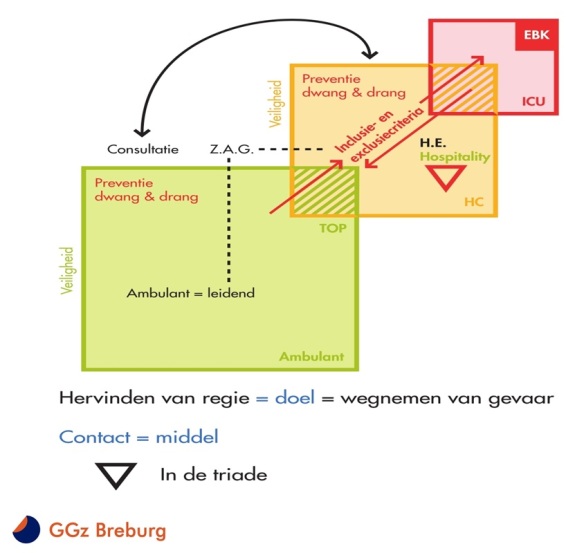
Tom van Mierlo legde uit:
Fase groen = ambulante zorg. Dat is de basis, en die moet goed geregeld zijn, met o.a. goede ambulante behandeling en FACT teams enz. Het beginsel is: “herstellen doe je thuis”. Een verblijf in een kliniek is geen duurzame oplossing. Een doel binnen het HIC-model is dan ook om de “medium care” / verblijfsafdelingen proberen op te heffen, en iedereen een plek in de samenleving te geven. Ambulante zorg is de basis.
Fase oranje = opname op de HIC. Dit is een moderne afdeling ingericht als “Healing Environment” waar het topje van een crisis opgevangen kan worden. Een verblijf op de HIC duurt maximaal 3 weken (“tenzij…”). Binnen de HIC zijn de ambulante behandelafspraken leidend, en de zorg is vanaf het begin gericht op het terugkeren naar het eigen leven thuis (de ambulante setting). Er wordt dus niet een hele nieuwe diagnose gesteld bij opname, maar de voorgaande afspraken blijven geldig. De ambulante behandelaar blijft betrokken in de kliniek (continuiteit van zorg). De HIC is gericht op het vergroten van de regie van de client, en daarmee het voorkomen van dwang (voorkomen van onmacht). Bij de HIC wordt alles in het werk gesteld om een crisis af te wenden, en om niet op de ICU terecht te komen. “een goede HIC heeft een lege IC”.
Fase rood = Intensive Care Unit (IC) met evt. de Extra Beveiligde Kamer (EBK). Als de crisis niet opgevangen kan worden bij de HIC, dan is er de Intensive Care Unit (ICU) waar 1-op-1-begeleiding mogelijk is in een rustige omgeving zonder teveel afdelingsrumoer. Een verblijf op de IC duurt maximaal 3 dagen (“tenzij…”).
Voor zeer extreme gevaarlijke situaties is er alsnog een Extra Beveiligde Kamer (EBK), wat een soort isoleercel is, maar dan wat luxer, met een kleine luchtplaats eraan vast, en een wc/douche (meestal afsluitbaar), en er is een touch-screen waarmee je oa kan Skypen (als dat mag). De verpleging is er altijd dichtbij en beschikbaar om mee te praten. Ook naasten kunnen er komen en er wordt geprobeerd om met de client in contact te blijven/komen, zodat de onrust afneemt en de deur weer open kan. De behandeling stopt dus niet bij opsluiting (zoals bij separatie). Bij de EBK is er altijd contact mogelijk, is het uitgangspunt.
Er zijn verschillende klinieken bezig met het invoeren en ontwikkelen van het HIC-model, hetgeen gepaard gaat met verbouwingen en reorganisaties. VUMC doet onderzoek naar de effecten. Op de website staat een lijst met criteria waaraan een HIC moet voldoen, zie http://hic-psy.nl/hic/ . Er is ook een checklist van deze criteria (HIC-Monitor), te vinden via: http://hic-psy.nl/modelgetrouwheid/
Tom van Mierlo voegde nog toe: Het is belangrijk om vanaf het begin de juiste dingen te doen om niet op de ICU te komen, zoals het beginsel van gastvrijheid en de eerste vijf minuten, 1 op 1 begeleiding, crisissignalering, dag-invulling, herstel-ondersteunende zorg, onderlinge samenwerking en communicatie enz. Het HIC-model omvat dus veel meer dan enkel de HIC-afdeling, maar gaat over de zorgkwaliteit in de hele keten van zorg.
Persoonlijke noot:
Ik ben natuurlijk nog steeds wel sceptisch over de Extra Beveiligde Kamer (EBK), want dat is nog steeds een opsluithok. (en ik ben wel eens op de HIC van de GGzE geweest, en het was nog steeds een klinische afdeling waar ik me niet echt prettig voelde, zie https://tekeertegendeisoleer.wordpress.com/2012/10/07/high-care-unit-van-ggze-brengt-me-van-mijn-stuk/ ). Maar op een congres zoals dit voel ik wel dat er sprake is van een goede achterliggende visie en grotere ontwikkelingen. De inzichten stemmen hoopvol. Ik zie ook wel goede dingen in het HIC-model. De nadruk ligt op de ambulante behandeling, wat dus betekent dat mensen niet meer zo snel tegen hun wil in een kliniek moeten verblijven, en dat scheelt al veel traumas en problemen binnen de kliniek. Voorwaarde is dan wel dat de ambulante zorg op peil is, en van goede kwaliteit. In die zin geloof ik wel dat het HIC-model de juiste aspecten omarmt, maar ook dat er nog veel werk te doen is. Het is in ieder geval een model dat een verandering in de zorgcultuur mogelijk maakt; een cultuuromslag. En dat is precies wat er nodig is in de weerbarstige klinische GGZ. Ik zie het HIC-model zelf het liefst als een soort tussenstap om te komen tot de benodigde zorgcultuur om dwang volledig uit te kunnen bannen. En het feit dat er een sterke daling in de dwangcijfers te zien is (40%), stemt hoopvol, hoewel het niet geheel duidelijk is of ook de dwangmedicatie in deze cijfers is meegenomen. Dat is voor mij nog wel een zorgenpunt. Tot zover deze persoonlijke noot – terug naar het HIC-congres.
Na de uitleg van Tom van Mierlo over wat het HIC-model inhoudt, was het woord aan Ferrald Dunnink (manager bedrijfsvoering GGZ Delfland) en Lydia Dijkshoorn (Verpleegkundige HIC, GGZ Delfland, locatie Delft). Zij gaven een presentatie over: Samen bouwen aan de HIC. Ze vertelden hoe de HIC vorm was gegeven in Delft. Ten eerste waren alle teams herverdeeld op basis van kwaliteiten zoals bejegening. Op de HIC is geen verpleegkundig kantoor meer, maar de verpleging zit nu gewoon mee in de huiskamer. Dat werkt preventief op agressie (men signaleert vroege tekenen van onrust). Vroeger begon een opname meestal met separatie (eenzame opsluiting), en lijstjes met regels, kleine stapjes waarbij de client moest laten zien dat het goed ging, en als het ware moest bewijzen dat hij/zij op de afdeling kon zijn. Familie mocht niet in de separeer komen, want dat zou te traumatisch zijn. Deze rigide “ontvangst-procedure” in de GGZ was heel beschadigend voor clienten. Inmiddels probeert men een prettige ontvangst te regelen en niet in een sfeer van angst en paniek te blijven hangen. Men begint niet met separeren, maar meteen met behandelen. (tot mijn grote schrik werd hieraan toegevoegd) “meestal met medicatie”. (ik mag hopen dat dit niet over dwangmedicatie gaat, want dat is slechts een dwang-variant, en geen verbetering. Ik werd direct wantrouwig mbt deze praktijk). Het tweetal legde nog uit dat de deur van de EBK tegenwoordig nog maar zelden op slot gaat, en dan altijd relatief kort “1 nachtje ofzo, met elk uur een beoordeling door de psychiater en de verpleegkundige”. (maar dat klonk nu opeens heel anders na die opmerking over medicatie).
Het tweetal legde uit: De client heeft nu meer ruimte om te bewegen. Er werd een luchtplaats getoond die bij de EBK hoorde (echt gevangenis-achtig) – maar het was goed dat de hele zaal mompelend in oproer kwam, en blijkbaar niet tevreden was met dit beeld:

De presentatie ging verder: Als clienten niet op de groep willen zijn, dan maken ze gebruik van de huiskamer van de IC. Er is altijd 1 op 1 begeleiding beschikbaar, bijvoorbeeld om te gaan wandelen. De comfortroom staat vaak leeg. Clienten gaan vaak liever naar hun eigen kamer, allemaal 1 persoonskamers. De comfortroom wordt tegenwoordig wel gebruikt voor “rooming-in” door familie-leden. Het is voor zowel het team als de familie vaak wel even wennen aan de nieuwe intensievere manier van samenwerken, en de verwachtingen zijn niet altijd helemaal duidelijk. Er zijn geen afdelingsregels meer, maar individuele afspraken. Geen vaste bezoektijden meer, maar familie is welkom en kan veel bijdragen aan het herstel. Er hangen geen briefjes meer (zoals “niet storen tijdens overdracht”). De cultuur is veranderd, en ook de verpleegkundigen voelen zich veel beter bij hun werk. Helaas is het wel zo dat de nieuwe attitude zich nog wel beperkt tot de HIC afdeling, en dat als clienten te maken krijgen met vervolg-afdelingen, zij geconfronteerd worden met de “oude stijl” van regels en groepsprogramma’s enz. Dat is een aandachtspunt voor verdere ontwikkeling.
Ik had wel echt gemengde gevoelens na deze voordracht. Ik ben ook wel eens op de HIC bij de GGzE geweest (zie: https://tekeertegendeisoleer.wordpress.com/2012/10/07/high-care-unit-van-ggze-brengt-me-van-mijn-stuk/ ) , en ik werd daar niet echt blij van. Het blijft een institutionele, klinische setting met een gesloten deur, en ook al zijn er geen “groepsregels”, de mate van individuele beperking kan toch oplopen. Het is dus erg moeilijk om vertrouwen te hebben in de vele mooie woorden op dit congres, want met enkel een goede visie zijn we er nog niet. Het gaat er juist om dat de praktijk ook werkelijk zal veranderen. Desalniettemin, het feit dat er 40% reductie van dwang is gerealiseerd is vooralsnog positief, mits dit niet ten koste van een toename van dwangmedicatie is gedaan, want dan is er geen enkele winst. Ik kan dit niet opmaken uit de gepresenteerde stukken.
De volgende presentatie ging over HIC onderzoek en scholing, door Frits Bovenberg (SPV, adviseur en trainer HIC teams, en voorzitter GGZ+) en Yolande Voskes (verpleegkundige, onderzoeker VUMC en bestuurslid stichting HIC). Zij vertelden over de ontwikkeling van de HIC-Monitor en de validering van de criteria. Het was een vrij theoretisch verhaal over het testen van de meetbaarheid en betrouwbaarheid van de verschillende criteria, en testen op uniformiteit van scores bij verschillende auditoren. De gemiddelde score is op dit moment rond de 186 (uit maximaal 360 punten). De score verschilt niet per auditor. Er is nog steeds geen grens gesteld bij welke score men kan spreken van een “echte, goede HIC”. Er is inmiddels een verbeterde versie van de HIC-moitor (checklist) gemaakt en deze is te vinden via http://hic-psy.nl/modelgetrouwheid/ (de versie uit het HIC-werkboek is dus niet meer valide). Er kan nu inmiddels voorzichtig geconcludeerd worden dat de HIC-monitor blijkt te voldoen in het meten van kwaliteitsontwikkeling, en daarmee dus grip geeft op de kwaliteit van zorg. Het is nog onduidelijk of een hoge HIC-score ook een lage ARGUS-score (dwangregistratie) met zich meebrengt, of een kortere opnameduur oid.
Na deze presentatie was het tijd voor de “Elevator pitches”, waarbij de 3 genomineerde HIC-afdelingen zichzelf in 5 minuten presenteerden (HIC-Delfland, HIC-GGzE en HIC-Tactus verslavingszorg). Daarna mocht het publiek stemmen, en de HIC van GGzE heeft de HIC Award 2014 gewonnen (vermoedelijk omdat de binnentuin iets minder op een gevangenis-luchtplaats leek dat die van de HIC-Delfland). Ik heb er wel een beetje een dubbel gevoel bij.
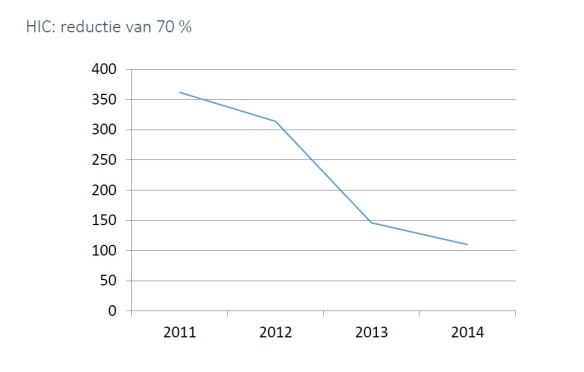
Screen-shot uit de presentatie van GGzE (over dwangreductie):
Na de pauze was er een presentatie over de bemande IC bij GGZ Altrecht, door Roxanne Verrnimmen (psychiater en voorzitter raad van bestuur Alrecht). Binnen de organisatie van Altrecht is er gekozen voor een bemande IC (dus niet streven naar een lege IC). Er is een vast team dat zich concentreert op intensieve zorg op de IC. De intensieve zorg kan dan ingezet worden om mensen een beetje extra behandeling en aandacht te geven, waar men anders niet aan toe zou komen (herstelbevorderend). Als de faciliteiten er zijn, dan kan men die ook maar beter gebruiken, zo stelt de organisatie van Altrecht. Daarom doet men afstand van het idee van een “lege IC” en kiest men voor een “bemande IC”. De inhoud van de zorg is hetzelfde als bij een onbemande IC. Het beginsel ligt ook bij stepped care, en de behandelaar volgt de client (zoals ook bij het reguliere HIC-model).
Persoonlijk voel ik meer voor het concept van de Onbemande IC, dan voor de Bemande IC – helemaal als je bedenkt dat er EBK’s (opsluithokken) zijn in/aan de ICU. Bij de Onbemande IC is het streven ook helder: de client moet zo snel mogelijk weer op eigen benen staan, en de regie terugkrijgen. En eigenlijk zou alle zorg kwalitatief moeten zijn, zodat de IC als lapmiddel niet meer nodig is. (en zelfs de High Care niet meer als de ambulante zorg op orde is). Ik ben dus niet zo enthousiast over deze model-verandering naar een bemande IC.
Toen kwam er een Engelstalige presentatie van Ervaringen met andere initiatieven in Europa, door Tilman Steinert (psychiater ZfP-Zentrum Stuttgart), over HIC en vergelijkbare initiatieven in Europa, met Duitsland in het bijzonder. Deze internationale spreker vond ik niet echt interessant. Hij gaf voornamelijk nietszeggende cijfers, losgerukte feiten en zinloze signaleringen (zoals een vergelijking van het aantal vierkante meters per patient in instellingen in verschillende Europese landen – en hoeveel dat kostte), maar er werd niet gesproken over de link met zorgkwaliteit, en daar viel dus weinig lering uit te trekken… Het stoorde mij bovendien dat het taalgebruik van deze meneer niet aansloot bij de nieuwe mensenrechtenstandaarden terwijl hij wel claimde een internationale deskundige te zijn (hij sprak over “aggressive patients with severe mental illnesses” en niet over “persons with psychosocial disabilities and high support needs”). Daardoor wist ik dat het denkkader van deze meneer nog binnen het oude paradigma viel, en ik verwachtte dan ook geen interessant nieuws meer te horen van deze spreker. Ik vond het erg dat men de zorgkwaliteit probeert af te meten aan cijfers, de fysieke gebouwen en aantal vierkante meters per patient. Voor mijn gevoel was deze bijdrage behoorlijk misplaatst als je het hebt over kwalitatieve hulpverlening. Ik ben dus ook niet naar zijn workshop over dwang in internationale vergelijking gegaan, want er stonden zinnigere dingen op het programma die werkelijk verband houden met de verbetering van de inhoudelijke kwaliteit van zorg.
De laatste spreker voor de lunch was Rick Reefman over: Gastvrijheid als kritische succesfactor in de GGZ: wat kan HIC op het gebied van gastvrijheid leren van de hotellerie. Hij sprak over servicegerichtheid, gastgerichtheid en gastvrijheid, wat verschillende concepten zijn. De traditionele GGZ is vaak erg servicegericht, en minder gastgericht, en nog minder gastvrij. In tegenstelling tot de hotellerie, waar het gaat om welbevinden en de beleving van de “guest journey” (de reis die de gast c.q. client maakt van opname tot ontslag). “Het is voor de hulpverleners geen keuze om een gastheer te zijn, dat bén je als je op een afdeling werkt”. De ervaring van de client is cruciaal. Een aangenaam klimaat zorgt voor minder crisis, en meer tijd om leuke dingen te doen, en meer tijd voor herstel. Kostenplaatjes worden vaak als tegenargument gebruikt, maar het is belangrijk om vooral te kijken naar wat gastvrijheid oplevert. Een goede ervaring wordt gemiddeld 20x doorverteld. Een slechte ervaring wordt gemiddeld 11x verteld en wordt dan weer gemiddeld 5x doorverteld (en dus in totaal 55x verteld). Enthousiasme binnen de hele organisatie (integraal) is nodig om een aangenaam klimaat te scheppen. De belangrijke momenten van de guest-journey zijn: Orientatie, Ontvangst (de eerste 5 minuten), Verblijf en Afscheid (de laatste 5 minuten). De kennis mbt gastvrijheid is aanwezig binnen de hotellerie, en biedt een bron aan informatie voor de GGZ om te leren om een goede gastheer te zijn (en de beste te worden).
Dit was al behoorlijk veel informatie, zo voor de lunch.
Na de lunch ging ik naar workshop nummer 6, getiteld “Ja maar…”. Met als toelichting: Verandering gaat vaak gepaard met weerstand. Hoe motiveer je medewerkers of collega’s om hun werk- en denkwijze te veranderen? , door Eveline Duimelaar, Laura Luijkx en Melanie Huijbregts (alle drie van GGZ Breburg). Deze spoedcursus verandermanagement was erg interessant voor mij als activist, met o.a.:
• de innovatie theorie van Everett Rogers (http://nl.wikipedia.org/wiki/Innovatietheorie_van_Rogers ),
• de denkhoeden van Edward de Bono (http://nl.wikipedia.org/wiki/Edward_de_Bono#De_methode_van_de_zes_denkhoeden ),
• de theorie van het Omdenken (http://omdenken.nl/theorie/ ) met als oefening “het beramen van een overval op de Nederlandse bank met een thermische lans” en we mochten geen: Ja-maar… zeggen, maar alleen Ja-en….
• de samenhang van veranderingsaspecten: (http://ilsemeelberghs.files.wordpress.com/2013/12/schema-kpc-samenhang-veranderingsaspecten.jpg )
De gezamenlijke conclusie was: Iedereen heeft weerstanden en innovatieve kanten, maar het is wel interessant om bewust te zijn van de dynamieken die kunnen ontstaan.
Deze workshop vond ik persoonlijk erg interessant en prettig (wellicht mede omdat er geen traumatiserend bijgewicht aan dit onderwerp vastzat: het was geen moeilijke materie, en het sloot volledig aan bij mijn opleiding Duurzame Bedrijfsvoering. Deze sessie was eigenlijk een opluchting, en een “veilige plek” op het toch wel enigszins verwarrende congres. Verwarrend omdat ik nog steeds afstand zie tussen de theorie en de praktijk… De theorie deugt op zich wel, maar gaat daar nu ook echt iets mee gebeuren in de praktijk, dat is de grote vraag.)
In workshopronde 2 ging ik naar de workshop over 1-op-1 begeleiding, de-escalerend en compenserend, door Minco Ruiter (projectleider nabije zorg bij Inforsa, Arkin) en Niels Bouwhuis (verpleegkundig specialist HIC Tilburg, GGZ Breburg). Zij spraken over: Hoe geef je een-op-een-begeleiding vorm, en wat levert het op?
Bij Arkin bleek jaren terug al dat sommige verpleegkundigen extreem goed waren in het de-escaleren van crisis-situaties. Deze mensen zijn toen aangewezen als De-escalatie ondersteuners. Het woord “escalatie” impliceert dat er 2 partijen zijn, in tegenstelling tot het woord “agressie” wat vaak op 1 partij wordt geplakt. Bij agressie moet de persoon veranderen. Bij de-escalatie ligt er een belangrijke rol voor de omgeving. Het woord agressie is dus niet correct in de GGZ context en wordt afgeschaft – we hebben het over (de-)escalatie, waarbij 2 partijen een rol spelen, met een cruciale rol voor de hulpverlener. Het de-escalatie-ondersteunend-team is overgegaan in het een-op-een-begeleiding-team. Bij een escalatie zitten de client en het team samen vast, en is er een ander nodig om contact te maken, een neutrale derde die als vertrouwenspersoon en “vertaler naar het team” toe op kan treden. De 1-op-1 begeleiding wordt ingeschakeld om het contact met de client aan te gaan, en om in te zoomen op wat de client bezielt, wat hem/haar drijft en bezighoudt. De client krijgt op die manier ruimte en ondersteuning voor zijn/haar gevoel, en de rest van het team leert door de briefing ook te begrijpen wat er aan de hand is, en wat er in het vervolg beter zou kunnen. Op die manier kunnen crisis-situaties beter opgevangen en voorkomen worden.
Bij Inforsa zet men in op nabijheid, laagdrempeligheid en beschikbaarheid van ondersteuning, ook ‘s nachts. Na het afschaffen van de centrale nachtdienst is nu 95% van de deuren bij de FPK ’s nachts open. Door aanwezigheid kan men vroege tekenen van onrust signaleren en escalaties voorkomen, en dat draagt bij aan het terugdringen van dwang en drang.
Bij GGz Breburg gaat men ook uit van nabijheid en de opschaling naar 1-op-1-begeleiding als nodig, maar zij doen dat niet via het inroepen van een extra verpleegkundige van het 1-op-1-team. Bij GGZ Breburg wordt de 1-op-1-begeleiding gegeven door een lid van het bestaande team. Je zou denken dat er dan een gat ontstaat in de huidige bezetting, maar het team wordt tegelijk ook ontlast, en het blijkt werkbaar. Bij GGZ Breburg werkt men met het opschalen van contact; fase 1 is elke 15-30 minuten even kijken, fase 2 is regelmatig contact proberen te zoeken, fase 3 is echt de hele tijd toezicht houden (in het zicht), en fase 4 is hand-in-hand-begeleiding, waarbij er bijv. slechts 1 armlengte afstand is, en soms zelfs 2-op-1-begeleiding. De 1-op-1-begeleider zoekt continue samen met de client naar mogelijkheden, zoals familie, of sport, of medicatie enz. Afhankelijk van de situatie is dit full-time dezelfde hulpverlener, of wordt er afgewisseld (soms is iemand na 1 uur “op”). Het hangt ook af van de klik die je wel of niet met iemand hebt. De 1-op-1-begeleiding leidt tot minder incidenten en minder interventies, meer continuiteit van zorg en een sneller herstel.
Er werd gevraagd: “Maar hoe doe je dat dan, als iemand zo ontregeld is, welke competentie zet je daarvoor in, of is het een soort gave? Ik wil weten hoe je het doet” . Het antwoord was: “Ik stap binnen en ik voel gewoon hoe iemand erbij zit, of hij boos is of verdrietig, ik voel het gewoon, en dan probeer ik contact te maken”. Ik vond dit werkelijk het mooiste antwoord van de hele dag. De erkenning van het bestaan van gevoel is zo enorm belangrijk voor de GGZ. En ik ben oprecht blij dat gevoel hier erkend werd. Ik vond deze presentatie over 1-op-1-begeleiding dan ook echt enorm hoopgevend. Dat was voor mij eigenlijk het hoogtepunt van de dag, maar toen wist ik nog niet wat er verder zou komen.
Er gebeurde namelijk ook nog iets heel bijzonders:
Ik sprak ook nog met een verpleegkundige die vroeger in mijn verleden op een naastgelegen afdeling werkte, en vaak werd opgeroepen om mee te worstelen om mij in de separeer te krijgen. Deze verpleegkundige bood zijn excuses aan voor zijn gedrag en onwetendheid destijds. Hij zei: “Dat wat je zei op EenVandaag, dat het net een soort groepsverkrachting is, dat raakte me, en ik ben het er wel mee eens (!). Ik heb er ook altijd een naar gevoel bij gehad, en ik heb er later ook nog vaak aan teruggedacht… , maar ik hoop dat je begrijpt dat we toen goede bedoelingen met je hadden, alleen we wisten toen niet beter hoe we je konden beschermen. Nu weten we dat wél beter, gelukkig”. Deze verpleegkundige heeft nu een hele actieve rol bij het promoten van 1-op-1-begeleiding om dwang te voorkomen. Ik was nogal overrompeld door deze plotselinge excuses, maar ik vond het heel erg fijn om te horen. Het is heel fijn dat hij me gelijk geeft (dat voelt heel erg “helend”), en het is heel mooi dat hij het blijkbaar ook echt snapt, want nog belangrijker: Hij heeft er iets van geleerd, en hij wil verandering, en hij werkt daarom hard mee aan alternatieven, als voorvechter in de frontlinie! Dit is eigenlijk precies waar het om gaat. De boodschap is dus blijkbaar aangekomen bij hem: Dwang is geen zorg, en het moet anders!
Ik vind het ook echt moedig dat hij naar me toekwam (ik zou hem zelf niet herkend hebben). En ik waardeer het echt dat hij wil voorkomen dat iemand een dergelijk trauma oploopt. Het was echt een heel bijzonder moment.
Hij is de tweede verpleegkundige van toen die excuses maakt voor hetgeen toen uitgevoerd werd op mij. Een aantal jaren geleden ben ik opgebeld door een verpleegkundige, die graag wilde laten weten dat ze spijt had van de dingen waar ze destijds aan had meegewerkt, en dat ze er zelf heel erg mee zat. We hebben toen even gepraat, maar ik was toen ook heel overrompeld, en wist niet goed wat ik moest zeggen. Maar ik waardeerde het wel heel erg dat ze contact met me had gezocht, en dat ze nu beter naar haar hart durfde te luisteren. Ze had het echt moeilijk met haar rol in het verleden, en we waren het er samen over eens dat de dwangtoepassing in de GGZ gewoon moet stoppen.. Dwangtoepassing in de GGZ is een zeer beschadigende praktijk, zowel voor clienten, familie, en zoals blijkt ook voor veel hulpverleners…
Het is heel bijzonder om mee te maken dat er hulpverleners van toen tot inkeer komen, en dat zij het niet opnieuw zover zullen laten komen. Dat is eigenlijk precies wat ik wil: het moet stoppen. Deze ontwikkelingen zijn dus heel hoopgevend. Er is een bewustzijnsverandering gaande.
Maar ik wil niet te vroeg juichen. Naast alle mooie visies en goede ontwikkelingen her en der, zitten er ook nog steeds tal van clienten in separeercellen, en veel High Care-afdelingen hebben ook separeers (of Extra Beveligde Kamers). Dus we zijn er nog niet klaar mee. Het vraagteken achter de titel: Nooit meer eenzame opsluiting? is dus misschien wel terecht zo gekozen…
Maar al met al is het goed dat er via het HIC-model (en andere initiatieven zoals bijv. het Eindhovens Model met Eigen Kracht-conferenties, zie http://www.eigen-kracht.nl/nl/artikel/verplichte-zorg-binnen-ggz-te-voorkomen ) gewerkt wordt aan grootschalige veranderingen in de GGZ. Het is immers de 21e eeuw. De hoogste tijd voor een echt-sociale GGZ!


















